دستگاه ونتیلاتور چیست و چه کاربردی دارد؟
ﺗﻨﻔﺲ ﺑﻪ واﺳﻄﻪ ﺳﯿﺴﺘﻢ ﻣﺎﻫﯿﭽﻪ ای ﮐﻪ ﺣﺠﻢ ﺳﯿﻨﻪ را ﺗﻐﯿﯿﺮ ﻣﯽ دﻫﻨﺪ و در ﭘﯽ آن ﻓﺸـﺎرﻫﺎی ﻣﻨﻔـﯽ و ﻣﺜﺒﺘـﯽ را ﺑﻮﺟﻮد ﻣﯽ آورﻧﺪ ﺑﻪ اﻧﺠﺎم ﻣﯽ رﺳﺪ همچنین شما میتوانید برای خرید تجهیزات پزشکی دست دوم به سایت ما مراجعه کنید و با خیال راحت از خرید خود لذت ببرید.
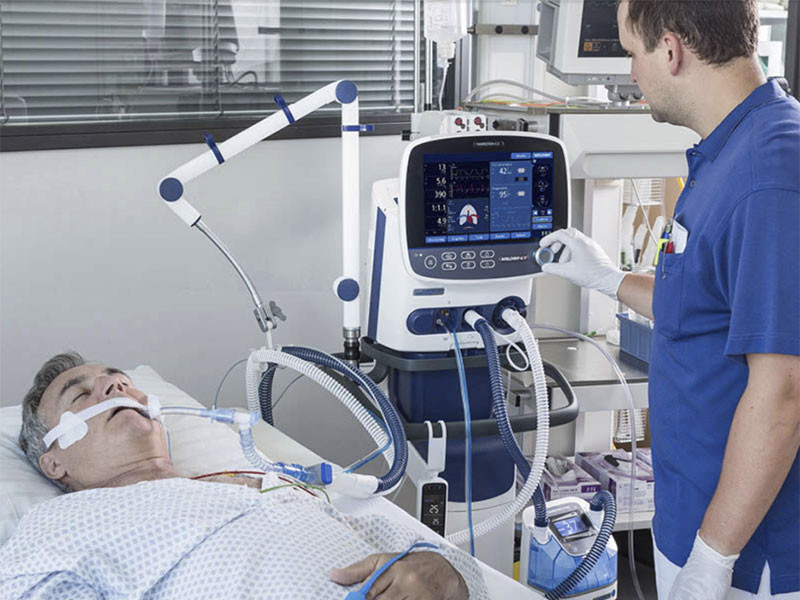
ﺗﻬﻮﯾﻪ یا Vent ﺑﻪ ﻣﻌﻨﺎی ورود و ﺧﺮوج آزادانه ﮔﺎز (ﻫوا) ﻣﯽ ﺑﺎﺷﺪ، در واقع ورود و خروج هوا به داخل ریه ها تهویه نامیده می شود.ﺑﻪ ﻫـﺮ روﺷـﯽ ﮐـﻪ اﻧﺠـﺎم ﺗﻬﻮﯾـﻪ ﺗﻮﺳـﻂ ﺗﺠﻬﯿـﺰات ﻣﮑـﺎﻧﯿﮑﯽ ﺻﻮرت ﮔﯿﺮد ﺗﻬﻮﯾﻪ ﻣﮑﺎﻧﯿﮑﯽ یا تهویه مصنوعی اﻃﻼق ﻣﯽ ﮔﺮدد.دستگاه تهویه مکانیکی، برای بیمارانی که قادر به برقراری تهویه کافی ریه ها و تبادلات گازی نمی باشند و یا نارسایی تنفس و یا بیماران تحت عمل جراحی(بیهوشی) می باشند، استفاده می شود.
ﻣﻬﻤﺘﺮﯾﻦ اﻫﺪاف ﺗﻬﻮﯾﻪ ﻣﺼﻨﻮﻋﯽ ﻋﺒﺎرﺗﻨﺪ از:
- ﺣﻔﻆ و ﺑﺮﻗﺮاری ﺗﻬﻮﯾﻪ ﻣﻨﺎﺳﺐ آﻟﻮﺋﻮﻟﯽ ﺟﻬﺖ ﺟﺬب اﮐﺴﯿﮋن و دﻓﻊ co2از بدن
- ﺗﺠﻮﯾﺰ اﮐﺴﯿﮋن ﺑﺎ ﻏﻠﻈﺖ مورد ﻧﯿﺎز ﺟﻬﺖ اﺻﻼح اﻧﻮاع ﻫﯿﭙﻮﮐﺴمی
- ﺗﺠﻮﯾﺰ ﮔﺎز ﻫﺎ ﺗﺤﺖ ﻓﺸﺎر ﻣﺜﺒﺖ ﺑﻪ ﻣﻨﻈﻮر اﻓﺰاﯾﺶ ﺣﺠﻢ رﯾﻪ ﻫﺎ و ﮐﺎﻫﺶ اﺑﺘﻼ ﺑﻪ آﺗﻠﮑﺘﺎزی
- اﻋﻤﺎل ﻓﺸﺎر ﻣﺜﺒﺖ در اﻧﺘﻬﺎی ﺑﺎزدم (PEEP) ﺑﻪ ﻣﻨﻈﻮر ﺟﻠﻮ ﮔﯿﺮی از ﮐﻼﭘﺲ راﻫﻬﺎی ﻫﻮاﯾﯽ و ﺑﻬﺒﻮد اﮐﺴﯿﮋﻧﺎﺳﯿﻮن ﺑﯿﻤﺎر
- ﺑﺮﻗﺮاری و ﺣﻔﻆ ﺗﻨﻔﺲ ﺑﺎ ﻃﺮح ﺗﻬﻮﯾﻪ ﻣﻨﺎسب
- ﺑﺮﻗﺮاری ﻣﺠﺪد ﺗﻨﻔﺲ در ﺑﯿﻤﺎران دﭼﺎر اﯾﺴﺖ ﺗﻨﻔﺲ ﯾﺎ ﺑﯿﻤﺎراﻧﯽ ﮐﻪ ﺗﻨﻔﺲ ارادی آﻧﻬﺎ ﮐﺎراﯾﯽ ﻻزم ﺟﻬـﺖ ﺟـﺬب اﮐﺴـﯿﮋن یا دفع CO2 را ﻧﺪارند
- در ﻧﺎرﺳﺎﯾﯽ ﺣﺎد ﺗﻨﻔﺴﯽ ﺑﺎ ﻋﻼﯾم Pa CO2 > 50 mhg ﻫﻤﺮاه ﺑﺎ H <7>
- ﺑﻪ ﻋﻨﻮان درﻣﺎن ﮐﻤﮑﯽ در ﺑﯿﻤﺎران ﻣﺒﺘﻼ ﺑﻪ ﺑﯿﻤﺎری ﻫﺎی ﻣﺰﻣﻦ اﻧﺴﺪادی
- ﺑﻪ ﻋﻨﻮان درﻣﺎن ﮐﻤﮑﯽ در ﻣﻮاردی ﮐﻪ ﻗﻔﺴﻪ ﺳﯿﻨﻪ و رﯾﻪ ﻫﺎ ﺗﺤﺖ ﻓﺸﺎر ﻗﺮار ﮔﺮﻓﺘﻪ ﺑﺎﺷـﻨﺪ ﻧﻈﯿـﺮ ﺗﺮوﻣﺎﻫـﺎی وﺳـﯿﻊ وارده ﺑـﻪ ﺗﻮراﮐﺲ

ﻣﻮارداﺳﺘﻔﺎده ﺑﺎﻟﯿﻨﯽ ﺗﻬﻮﯾﻪ ﻣﺼﻨﻮﻋﯽ:
- دﭘﺮﺳﯿﻮن ﻣﺮاﮐﺰ ﺗﻨﻔﺴﯽ در ﺳﯿﺴﺘﻢ ﻋﺼﺒﯽ ﻣﺮﮐﺰی ﻫﻤﺮاه ﺑﺎ آﭘﻨﻪ ﻧﺎﺷـﯽ از ﻣﺼـﺮف داروﻫـﺎ و ﺿـﺎﯾﻌﺎت ﻣﻐـﺰی ﮐـﻪ ﮐـﻪ روی مراﮐﺰ ﺗﻨﻔﺴﯽ اﺛﺮ ﺗﻀﻌﯿﻔﯽ دارﻧد.
- ﮐﺎﻫﺶ ﻓﺸﺎر داﺧﻞ ﺟﻤﺠﻤﻪ از ﻃﺮﯾﻖ ﮐﺎﻫﺶ ﺳﻄﺢ CO2
- درﻣﺎن ﻋﻼﻣﺘﯽ ﻫﯿﭙﻮﮐﺴﻤﯽ ﻣﻘﺎوم
- درﻣﺎن ﮐﻤﮑﯽ در ﺑﯿﻤﺎری ﻫﺎی ﺣﺎد ﺗﻨﻔﺴﯽ ﺑﻪ ﻣﻨﻈﻮر ﺣﻔﻆ ﺳﻄﺢ ﻣﻨﺎﺳﺐ PaO2 و Co2 Pa
- اﺧﺘﻼل در ﺣﺮﮐﺎت ﻗﻔﺴﻪ ﺳﯿﻨﻪ ﺑﻪ ﻋﻠﺖ ﻓﻠﺞ ﯾﺎ ﺿﻌﻒ ﺷﺪﯾﺪ ﻋﻀﻼت ﺗﻨﻔﺴﯽ در ﺑﯿﻤﺎری ﻫﺎﯾﯽ مانند ﻣﯿﺎﺳـﺘﻨﯽ ﮔـﺮاو ، ﮔﻠـﯿﻦ ﺑﺎره ۶- Flail Chest ﺑﻪ ﻋﻠﺖ ﺷﮑﺴﺘﻪ ﺷﺪن ﺣﺪاﻗﻞ دو دﻧﺪه از دو ﻧﺎحیه
- ﻣﺘﻌﺎﻗﺐ ﺟﺮاﺣﯽ ﻗﻠﺐ ﺑﺎز ﺑﻪ ﻣﺪت ۶ تا ۲۴ ﺳﺎﻋﺖ ﺑﻪ ﻣﻨﻈﻮر ﭘﯿﺸﮕﯿﺮی از ﻫﯿﭙﻮﮐﺴﯽ و ﻫﯿﭙﺮﮐﺎﭘﻨﯽ
نکته:برای دریافت مشاوره رایگان میتوانید با فروشگاه آربون مد در ارتباط باشید تا کارشناس های ما سوالات شما را در اسرع وقت پاسخ دهند.
6 مورد مراقبتی ضروری برای بیمارانی که با دستگاه تهویه مکانیکی (ونتیلاتور) نفس می کشند
به احتمال زیاد، در بسیاری از موارد، پرستاران از بیمارانی که با دستگاه تهویه مصنوعی نفس می کشند مراقبت می کنند. فرض کنید شما یکی از آن پرستارها هستید. برای برنامه ریزی شیفت خود نیاز به دانستن چه چیزی هایی دارید؟ کدام یک از پارامترهای ارزیابی بیمار مهم هستند؟ چه دستورالعمل های پزشکی (گایدلاین) را باید دنبال کنید؟ این مقاله ده مورد مهم در خصوص مراقبت های پرستاری برای این گونه بیماران را مورد بحث قرار می دهد.
مورد مراقبتی ۱: بررسی ارتباطات
ارتباط بین ارائه دهندگان خدمات، باعث افزایش نتایج مطلوب می شود. برای بیماران با تهویه مکانیکی (بیمارانی که توسط دستگاه تنفس مصنوعی نفس می کشند)، ارائه دهندگان مراقبت ها می تواند شامل پزشکان مراقبت های اولیه، متخصصین ریه و پرستاران باشند.
جهت حصول اطمینان از ارتباطات اعضای دیگر تیم در مورد بیمار ، از اهداف درمان حین گرفتن گزارش برای بیمار خود آگاه باشید. چرا دستگاه تنفس مصنوعی به بیمار وصل شده است؟ برای بهبود اکسیژن رسانی؟ افزایش تهویه؟ برای آرام کردن؟ رفع خستگی عضلات تنفسی؟ چرا بیمار در بخش است؟ به این دلیل که وی دارای شرایطی است که قطع کردن تهویه مکانیکی باعث پیچیده تر شدن وضعیت او می شود؟ وضعیت احیای او چگونه است؟
برقراری ارتباط با بیمار نیز ضروری است. وسایل لازم برای نوشتن قلم و کاغذ را در اختیار او قرار دهید تا بتواند نیازهایش را بیان کند. از او سوالات ساده ای بپرسید به طوری که بتواند با حرکت سر جواب بله یا خیر بدهد.
مورد مراقبتی ۲: تنظیمات و حالت های تهویه را بررسی کنید.
هنگامی که وارد اتاق بیمار می شوید، به علائم حیاتی توجه کنید، سطح اکسیژن (SPO2 ) را بررسی کنید، به صدای تنفس گوش دهید و تغییرات تنفس را نسبت به یافته های قبلی یادداشت کنید. همچنین سطح درد و اضطراب بیمار را ارزیابی کنید.
تنظیمات و مدهای دستگاه تهویه مکانیکی (ونتیلاتور)
به طور کلی، دستگاه های ونتیلاتور، تنظیمات و پارامترهای خاصی را نشان می دهند. تنظیمات زیر را بررسی کنید:
- سرعت و میزان تنفس، تعداد نفس های شمارش شده توسط دستگاه تهویه مکانیکی در هر دقیقه (Breaths Per Minute). تعداد نفس های بیمار را به صورت دستی نیز بشمارید، زیرا ممکن است تعداد تنفس فرد بالاتر از میزان قابل شمارش توسط دستگاه تهویه مکانکی باشد.
- کسری اکسیژن دمی (FiO۲)، که بصورت درصد (هوای اتاق ۲۱ ٪ است) بیان می شود.
- حجم جاری (TV یا VT )، حجم هوایی است که در هر دم وارد ریه ها شده و با میلی لیتر بیان می شود.
- حداکثر فشار دمی (PIP)، فشار مورد نیاز برای انجام هر عمل تنفس است. PIP هدف زیر ۳۰ cmH2O است. PIP بالا می تواند نشان دهنده خمیده شدن لوله، نیاز به عمل ساکشن، برونش اسپاسم یا یک مشکل ریوی مانند ادم ریوی یا پنوموتوراکس باشد.
برای دانستن اینکه بیمار شما کدام مد تنفسی را دریافت می کند، خود دستگاه تهویه مکانیکی و یا پرونده بیمار را بررسی کنید. مد تنفسی به متغیرهای بیمار، که شامل نشانه های تهویه مکانیکی است بستگی دارد.
بعضی از بیماران ممکن است درمان های کمکی مانند فشار مثبت انتهای بازدمی (PEEP) را دریافت کنند. با PEEP، مقدار کمی فشار مداوم (به طور کلی از ۵ تا ۱۰ cmH۲O ) به راه هوایی اضافه می شود تا اثربخشی درمان را افزایش دهد. در بسیاری از موارد، PEEP برای کاهش نیاز اکسیژن افزوده می شود. در نهایت، مطمئن شوید که مانیتور کاپنوگرافی، فشار جزئی دی اکسید کربن بازدمی (pCO۲) بیمار را ثبت می کند.
کاپنوگرافی، که انعکاس دهنده تهویه است، می تواند حوادث تنفسی ناخواسته مانند ناهنجاری لوله نایی، هایپوونتیلاسیون، و مشکلات مدار ونتیلاتور (دستگاه تهویه) را تشخیص دهد. شکل موج کاپنوگرافی باید مربع باشد؛ به طور کلی، این مقدار باید در محدوده pCO۲ طبیعی ۳۵ تا ۴۵ میلی متر جیوه باشد. برای درک بهتر وضعیت تهویه بیمار، به جای تمرکز صرفا بر روی رویدادهای منفرد، روند شکل موج ها و مقادیر را بررسی کنید.
مورد مراقبتی ۳: ساکشن مناسب
بیمارانی که تحت تهویه مکانیکی با فشار مثبت قرار می گیرند، یک لوله تراکئوستومی، اندوترئکال یا نازوترئکال دارند. اغلب در ابتدا انتوبه می شوند اگر برای چندین روز یا چند هفته زیر دستگاه تهویه مکانیکی قرار گیرند، ممکن است تراکسوتومی انجام شود. تصمیم گیری ها برای انجام تراکسوتومی به خصوصیات بیمار بستگی دارد.
همیشه در مورد زمان انجام تراکسوتومی بحث وجود دارد. به طور کلی، بیماران قبل از این که به بخش پزشکی – جراحی منتقل شوند، تحت عمل تراکستومی قرار می گیرند. اگر چه دستورالعمل های خاصی (گایدلاین) برای راه های هوایی وجود دارد، اما همیشه خط مشی و دستورالعمل امکانات خود را بررسی کنید. توصیه های عمومی ساکشن کردن عبارتند از:
- فقط در صورت نیاز باید عمل ساکشن انجام شود نه بر اساس برنامه.
- بیمار را قبل و بعد از عمل ساکشن برای جلوگیری از عدم افت اکسیژن، باید هایپر اکسیژن کرد.
- به منظور افزایش خروج ترشحات، محلول نرمال سالین (محلول نمکی) را به لوله اندوترئکال تزریق نکنید.
- محدود کردن فشار ساکشن به پایین ترین سطح مورد نیاز برای حذف ترشحات.
- ساکشن باید در کوتاه ترین زمان ممکن رخ دهد.
اگر بیمار شما یک لوله اندوترئکال داشته باشد، بررسی کنید تا لوله در درون قسمت اصلی نایژه باشد و همچنین بررسی کنید تا لوله به طور غیر عادی خارج نشده باشد. عوارض دیگر لوله های تراکئوستومی شامل خارج شدن لوله، خونریزی و عفونت است. برای شناسایی این عوارض، محل قرار گرفتن لوله، صداهای تنفس، علائم حیاتی و روند PIP را ارزیابی کنید. برای کمک به ارزیابی و مدیریت عوارض لوله، با متخصص تنفسی مشورت کنید. اگر بیمار شما تراکئوستومی دارد، تمیز کردن معمول و مراقبت با توجه به روش ها و امکانات در دسترس را انجام دهید.
مورد مراقبتی ۴: ارزیابی درد و نیازهای تسکین
حتی اگر بیمار نتواند به صورت شفاهی نیازهایش را بیان کند، شما باید میزان درد را با استفاده از یک مقیاس قابل اطمینان ارزیابی کنید. در نظر داشته باشید که تصدیق بیمار در مورد درد به معنای وجود درد است و باید درمان شود. دو مقیاسی که به شما کمک می کند سطح آرام بودن بیمار را بسنجید، مقیاس آرام بخشی تحریک پذیری ریچموند و مقیاس آرام بخشی رامزی است.
آیا باید از بیرون آوردن لوله تراشه در یک بیمار آشفته و مضطرب جلوگیری کرد؟ بهترین روش مقابله با پریشانی و اضطراب استفاده از روش های دارویی و غیر دارویی شامل برقراری ارتباط، لمس، حضور اعضای خانواده، موسیقی و حواس پرتی است.
مورد مراقبتی ۵: جلوگیری از عفونت
- اگر وضعیت بیمار اجازه می دهد، قسمت بالایی تخت را ۳۰ تا ۴۵ درجه بالا آورید. مراقبین بیماران تمایل به افزایش ارتفاع تخت دارند، بنابراین به جای تخمین زدن به چارچوب تخت نگاه کنید.
- هر روز، مقدار استفاده از آرام بخش را کم کنید و آمادگی برای خارج کردن لوله را ارزیابی کنید، که این نیز توسط علائم حیاتی و مقادیر گاز خون شریانی در محدوده طبیعی و همچنین تنفس خودبخود بیمار مشخص می شود.
- جهت پیشگیری از بیماری زخم معده، از یک مسدود کننده هیستامین-۲ مانند فاموتییدین استفاده کنید.
- جهت پیشگیری از ترومبوز وریدی عمیق، از یک دستگاه فشرده سازی متناوب بهره ببرید.
- برای مراقبت های دهانی از کلرهگزیدین به طور روزانه استفاده کنید.
مورد مراقبتی ۶: جلوگیری از بی ثباتی همودینامیک
هر ۲ تا ۴ ساعت یکبار فشار خون بیمار را کنترل کنید، به ویژه پس از تنظیم یا تغییر تنظیمات دستگاه ونتیلاتور. دستگاه تهویه مکانیکی در زمان دم باعث ایجاد فشار داخل قفسه سینه می شود، که باعث فشار بر روی عروق خونی می شود و ممکن است جریان خون به قلب را کاهش دهد. در نتیجه فشار خون ممکن است کاهش یابد. برای حفظ ثبات همودینامیک، ممکن است لازم باشد مایعات IVرا افزایش دهید یا دارویی مانند دوپامین یا نوراپی نفرین را طبق تجویز تزریق کنید.
سطح بالای فشار دمی با PSV و PEEP باعث افزایش خطر باروتروما و پنوموتوراکس می شود. برای تشخیص این عوارض، اغلب صداهای نفس و وضعیت اکسیژن را ارزیابی کنید. برای کمک به جلوگیری از این شرایط، از پایین ترین سطح فشار ونتیلاتور برای تنفس و آستانه تحمل استفاده کنید.
اساس کارِ دستگاه دفیبریلاتور یا الکترو شوک
دفیبریلاتور از یک منبع تغذیه و یا یک باطری داخلی بزرگ برای شارژ نمودن یک خازن حجیم بین مقادیر 5 تا 400 ژول استفاده می کند. دو قطعه فلزی (پرلس) یا همان الکترودها به دفیبریلاتور متصل است و بر روی هر دو طرف سینه بیمار قرار می گیرد.
انرژی ذخیره شدن در درون خازن از یک الکترود به الکترود دیگر از میان سینه بیمار (توسط سینه بیمار) آزاد یا دشارژ می گردد که در نتیجه این شوک به قلب منتقل شده و ضربان ریتمیک (منظم) مجدداً به قلب باز می گردد. همچنین دفیبریلاتورها یک مانیتور مربوط به ECG و ثبت کننده الکتروکاردیوگرام دارند که دایماً شکل موج ECG را نمایش می دهد و واحد اندازه گیری آن ژول است شما برای خرید الکترو شوک دست دوم با بهترین کیفیت میتوانید به پلتفرم دیجیتال ما مراجعه کنید.
